|
|
現代医学 |
|
| 病気編 目の病気 |
|
|
| 現代医学でなおす |
| ●緑内障 ●網膜硝子体出血 |
| 〈コラム〉斜視をほうっておくと弱視になることも |
|
|
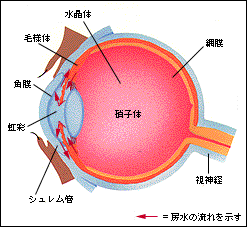
房水の流れ 房水は毛様体から分泌され、水晶体と虹彩の間から角膜のうしろを通って隅角から静脈へ抜ける。出口がふさがると房水がたまり、眼圧が上がる |

|
|
緑内障の視野 四角形を正常な視野とすると、目がしらのほうから視野が欠けはじめ、しだいに狭くなる。中心部ははっきり見えるので気づきにくい |
眼球内の内圧を眼圧といいます。眼圧が高くなって視神経が圧迫され、さまざまな目の障害があらわれるのが緑内障です。
正常な眼圧は10~20mmHgですが、緑内障(りょくないしょう)では30~80mmHgにまで上がります。
原因 目の中には、角膜や水晶体に栄養を与える房水(ぼうすい)という水があります。この房水は毛様体(もうようたい)でつくられ、目のすみの隅角(ぐうかく)から吸収されるしくみになっていますが、この隅角の水はけが悪くなると眼圧が高くなります。ほとんどの場合、原因は不明です。
そのほか、ぶどう膜炎や角膜炎などの目の病気や白内障手術のあと、またステロイド剤が原因で起こる緑内障もあります。
緑内障には急性(閉塞隅角型)と慢性(開放隅角型)があります。知らないうちにゆっくり進行する慢性型のほうが多くみられます。40歳以上の人に多発するので、老視と思って放置しておくと、やがて失明してしまうこともあります。
急性緑内障が起こりやすいのは、50歳以上の女性です。
症状 房水がたまって眼圧が上がっても、たいていの人はまったく気がつきません。特に慢性の場合は眼圧の上がり方がゆっくりで、目には痛みもかゆみも、充血もありません。視神経の傷みも、5~10年以上もの長い期間に進行します。
視野が狭くなるのも、たいへんゆっくりなので、かなり進行してからでないと気がつきません。
急性の場合は、眼圧が急激に高くなるので、突然いろいろな症状があらわれます。目が強く痛み、白目の充血や黒目の濁りがみられます。激しい頭痛、吐きけ、嘔吐(おうと)を伴うこともあります。
急性の場合は症状が激しいので、すぐに医師の診療を受けることが多いのですが、慢性の場合は発見が遅れがちです。一度狭くなった視野は元にはもどせないので、早期発見が肝心です。次のような自覚症状に気をつけましょう。
●目が疲れたり、異物感やかすみがある、●くもりガラスを通したように見える(霧視)、●電灯などの明かりのまわりに、虹のような輪が見える(虹輪視)。
また、人間ドックなどで眼圧が高いといわれた人、親や兄弟が緑内障の人も、年に1~2回は眼科で検査しましょう。
検査 最初に行うのは、眼圧の検査です。正常値を超えていれば緑内障が疑われますが、個人差があり、1日のうちでの変動もあるので、何回か測定します。
次に、眼底検査で視神経のようすを調べます。
さらに、視野検査を行って、病状をくわしく調べます。視野の広さやゆがみぐあいは、病気の進行と密接な関係があるので、これはたいへん重要な検査です。
治療 房水の水はけをよくして、眼圧を下げる処置をします。方法としては、点眼薬や錠剤などの薬物療法と、手術があります。
慢性の場合は薬物療法が中心です。まず点眼薬を使用し、効果がないときは錠剤を内服します。それでも眼圧が下がらない場合は、網目状になっている隅角にレーザー光線を当て、網目を広げたり穴をあけたりして房水を流れやすくします。これは入院せずに外来で治療できます。
重症の場合は、房水の新しい通路をつくるバイパス手術を行います。
急性緑内障は、症状が出たらできるだけ早く治療しなければなりません。一晩放置しただけでも失明することがあります。
手術が治療の基本で、虹彩(こうさい)の根元をメスで切って房水を通りやすくします。最近はレーザー光線で虹彩に穴をあける方法がよく使われます。痛みはありません。急性緑内障は、5~6年のうちにもう片方の目にも起こることが多いので、両方の目に治療と予防の処置をしておくこともよく行われます。
●網膜硝子体出血(眼底出血)
眼球の奥の、網膜や脈絡膜(みゃくらくまく)のあるところを眼底といい、この部分に出血が起こります。
原因 いろいろな病気が原因となります。いちばん多いのは、糖尿病や高血圧症の合併症のひとつとしてあらわれるケースです。
前者は糖尿病性網膜症といい、40~60歳代に多くみられます。後者は網膜中心静脈閉塞症(もうまくちゅうしんじょうみゃくへいそくしょう)といい、50~70歳代によくみられます。いずれも病状が進むと眼底出血を起こします。
そのほかの全身疾患では、貧血や腎臓病(じんぞうびょう)、妊娠中毒症なども原因になります。網膜剥離(もうまくはくり)やぶどう膜炎といった目の病気から出血が起こることもあります。
症状
出血がごくわずかで、網膜の中心部から離れているときは、ほとんど自覚症状がありません。目の前に虫が飛んでいるようなちらつきを感じる飛蚊症(ひぶんしょう)が初期の症状で、進行するとその数がだんだんふえてきます。
出血した部分の視力が悪くなるため、視野の中に暗いところができます。出血が網膜の中心部に及ぶと、視力が落ちるなどの障害もあらわれます。
さらに悪化すると、極端な視力の低下や網膜剥離も起こります。
治療 原因となっている病気を治療することが最も重要です。症状が軽いうちなら、薬の服用などの内科的治療だけで治すことができます。
対症療法としては、止血剤や血管強化剤、出血した血液の吸収をうながす薬、血液が固まらないように抗血小板剤などを服用します。
薬の投与だけでは回復が困難な場合は、レーザー光線を使う光凝固療法を行います。ただし、出血が網膜の中心部にある場合は、光凝固ができないので、視力も回復しにくくなります。
再発防止 糖尿病性網膜症は、血糖値が急に下がると再発しやすくなります。出血がわずかだからといって、血糖値のコントロールを怠っていると、くり返し出血するうちに重症になり、失明に至ることもあります。
目には自覚症状がなくても、糖尿病のある人は、定期的に眼底検査を受け、早期発見、早期治療に努めましょう。
網膜中心静脈閉塞症は、あまり再発しませんが、高血圧を悪化させないよう注意が必要です。ストレスや過労を避け、減塩の食事を守ることが大切です。
●過度の洗眼に注意 目を必要以上に洗うと、涙まで洗い流してしまう。涙のもつ潤滑作用(じゅんかつさよう)や殺菌力を弱めてしまうので気をつけよう。