|
|
現代医学 |
|
| 病気編 腎臓の病気 |
|
|
| 現代医学でなおす |
| 〈コラム〉腎不全の治療[2]完全に社会復帰ができる腎臓移植 |
|
|
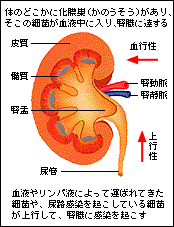
腎盂腎炎の感染経路 |
細菌感染によって、尿路、腎臓(じんぞう)に炎症が起こる病気です。炎症が下部尿路が主であれば膀胱炎(ぼうこうえん)、腎盂(じんう)から皮質、髄質(ずいしつ)まで炎症を起こした状態を腎盂腎炎(じんうじんえん)といいます。
原因となる細菌は、主に大腸菌で、ほかに、ぶどう球菌、連鎖球菌などがあります。
血管を通って腎臓に到着する血行性の感染、リンパ管を通るリンパ行感染などの感染経路もありますが、多くの場合は、次に述べる上行性の感染です。
上行性の場合、細菌は尿道から入り、膀胱、尿管と尿の流れに逆行する経路をたどって腎臓に感染します。健康な人なら抵抗力があって、侵入した細菌を殺すことができますが、たとえば糖尿病や痛風、ネフローゼといった病気のために抵抗力が弱っていると、感染しやすくなります。また、尿路結石や前立腺肥大症(ぜんりつせんひだいしょう)、尿道狭窄(にょうどうきょうさく)など、尿の流れが悪くなる病気があると、細菌がふえやすくなります。
腎盂腎炎には急性と慢性があります。この病気は再発しやすく、慢性化もしやすいのが特徴です。急性症状をくり返すうちに慢性になるものと、気がつかないうちに発病している場合とがあります。
この病気にかかる人は女性が多くなっています。これは尿道の構造の違いからくるもので、女性は男性にくらべて尿道が短く、汚染されやすいのです。
ことに、妊娠中は、尿管が圧迫されるので、発病しやすくなります。子宮筋腫(しきゅうきんしゅ)や卵巣嚢腫(らんそうのうしゅ)などの婦人科の病気がある人にもよくみられます。
症状
急性と慢性では、症状のあらわれ方が異なります。
急性の症状 突然39度以上の高い熱が出て、寒けや震えを伴います。腰や脇腹、背中が痛くなり、全身がだるく、頭が重い感じがします。食欲不振になり、吐きけや嘔吐(おうと)もあらわれます。
白血球や細菌がまじるため、尿が濁ります。たんぱくはさほど出ませんが、重症のときには血尿がみられることもあります。
膀胱炎を併発している場合もあり、そのときは、排尿時に痛みを感じたり、排尿回数がふえる、残尿感があるなどの自覚症状があらわれます。
慢性の症状 慢性の場合は、症状のあらわれ方にいくつかのタイプがあります。
急性症が完全に治りきらずに続いたり、再発をくり返すうちに慢性化した場合は、腰痛や微熱がいつまでも続きます。口がかわきやすく、尿の量もふえます。微熱が続くので、かぜと間違えることもあります。
急性症からの移行でない場合には、高血圧やむくみ、貧血などの慢性腎炎のような症状が出るまで気がつかず、進行して慢性腎不全になってしまう場合もあります。
急性の症状は、数日から1週間ほどでおさまりますが、慢性の場合は、10~20年もの長い期間をかけて、徐々に腎臓の機能が低下していく例もあります。
検査と診断
まず、尿の検査が行われます。雑菌が入らないように、無菌的な入れ物に尿をとって培養し、白血球や規定量以上の細菌が認められたら、腎盂腎炎の疑いがあります。
さらにエコー検査で腎臓の構造の異常や結石の膿胞(のうほう)の有無を調べ、X線写真で、腎臓や尿路系も調べます。代表的な検査は静脈性腎盂撮影です。急性の場合は、腎杯(じんぱい)に変化はありませんが、慢性の場合には変形があり、この検査で見つけることができます。
ほかに、逆行性腎盂撮影や、膀胱撮影も行われます。さらに、アイソトープを使った画像検査もよく行います。
また、血液検査や腎機能検査も行って、治療の方針を決定します。
治療
症状に合わせて、薬の投与を中心に、生活の注意なども含めた治療を行います。
薬 急性の場合は、尿の培養検査によって原因菌をつきとめ、いちばん効果があると思われる抗生物質を投与します。
少なくとも2週間くらいは続けることが必要で、熱などの自覚症状がおさまったあとも、かなりの期間飲みつづけるよう指示されます。炎症の範囲が広いほど、薬を飲む期間も長くなり、2~3か月続けなければならないこともあります。
勝手に薬の服用をやめてしまうと、慢性化につながりやすいので、医師の指導はきちんと守りましょう。
慢性の場合にも、抗生物質やサルファ剤が投与されます。治療期間はかなり長くなります。特に、急性期のないタイプの場合は、1年以上にわたって薬を服用することもあるので、副作用の少ないものが使われます。
生活上の注意
安静と保温が大切です。特に、症状の激しい急性の場合には、この2点を守りましょう。
激しい運動は控え、仕事でも無理は禁物です。
食生活にもいくつかの注意が必要です。水分はたくさんとります。慢性の場合、特に制限するものはありませんが、急性では、アルコールや刺激の強い食べ物はなるべく避けます。
ただし、慢性の場合でも、病気が進行したときには、症状に合わせて、塩分やたんぱく質を制限しなければなりません。
また、体力や抵抗力をつけることが大切ですから、エネルギーの高い食事を心がけます。
妊娠している人が尿検査を受け、細菌が見つかったときには、早期に徹底した治療を受けることです。胎児への影響を未然に防ぐことが肝心です。
予後と予防
この病気は再発しやすく、治療をやめてから6か月以内に約半数が、1年半たつと約80%の人が再発するといわれています。
病気が治ったあとも、再発と慢性化を防ぐため、月に1~2回は通院し、尿の検査を受けます。場合によっては、抗菌剤を長く続けることもあります。
ことに慢性の場合は、腎不全への悪化、再発が起こりやすいので、治療を根気よく続け、完治に努めましょう。
治療中と同じように、水分もたっぷりとるようにしましょう。
尿路系に異常があったり、糖尿病、痛風などの病気がある人は、それらの治療をしておくことが、腎盂腎炎の発病・慢性化の予防につながります。
●死後、腎臓(じんぞう)を提供してもよい人は 腎臓バンクに登録しておく。財団法人腎臓移植普及会(TEL03-3502-2071)が受け付け、紹介をしてくれる。